近日,十堰市人民医院心脏中心成功为一位27岁双孔型房间隔缺损(ASD)患者植入全国首例双生物可降解封堵器。这一高难度手术的圆满成功,标志着该院在结构性心脏病介入治疗领域再攀高峰。

体检发现心脏有两个“漏洞”
“双降解”方案解难题
27岁的徐女士(化姓)入职体检时,发现心脏有房间隔缺损。她慕名来到十堰市人民医院心脏中心,找到心内科1病区赵继先主任。
经过细致检查,赵继先确诊她的心脏存在房间隔缺损,且是更为复杂的“双孔型”。较大的缺损有12毫米,较小的也有9毫米。这意味着她的心脏本不该相通的两个心房之间,出现了两处异常通道,血液在心房间异常分流,长此以往会加重心脏负担,影响健康,需尽快实施手术干预治疗。
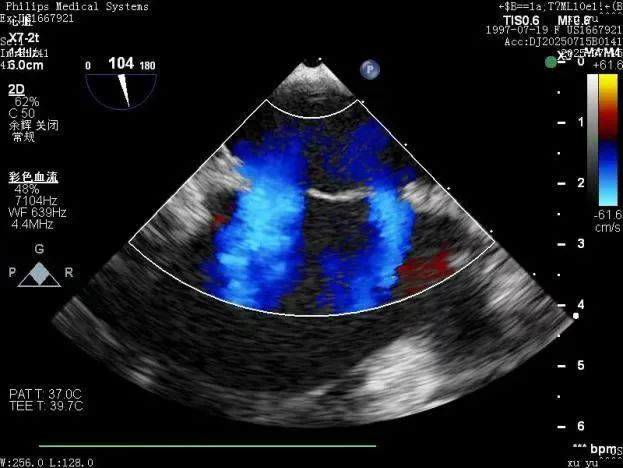
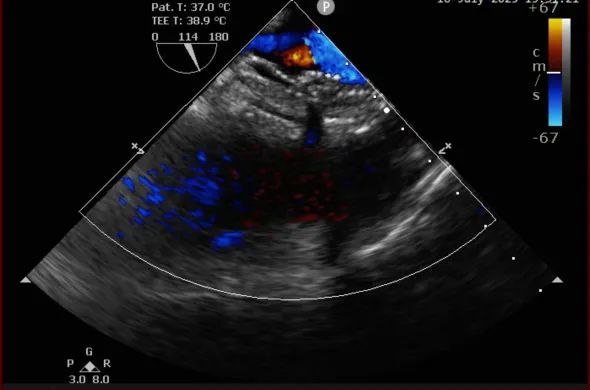
术前和术后TEE图对比
对于像徐女士这样的年轻病人,治疗方案的选择至关重要。传统开胸手术创伤巨大、风险极高;而常规的金属封堵器植入虽属创伤小的微创介入,却会在心脏内永久留存,可能带来金属过敏等远期风险,甚至影响未来可能需要的其它心脏介入治疗。
“一想到身体里要终身带着金属‘零件’,还可能存在远期并发症风险,我就非常担忧。”徐女士说。
如何在实现微创高效治疗的同时,彻底避免体内永久性金属残留的隐患?赵继先主任、沈俊博士和范群雄副主任医师团队经过严谨评估,决定为徐女士实施一项国际前沿的新技术:同时植入两枚生物可降解房间隔缺损封堵器。
赵继先介绍,这项技术的核心魅力在于,聚乳酸材质的封堵器在成功完成使命后,会在数月内逐步降解,最终转化为人体可自然吸收的乳酸,并代谢为水和二氧化碳排出体外。与此同时,患者自身的心脏内膜组织会沿着封堵器生长,在器械完全降解前完全修复缺损区域,真正实现“介入无植入,植入无残留”的健康目标。

多学科团队强强联手
在方寸之地极限挑战
运用两个可降解封堵器同时精准封堵心脏双孔,难度超乎想象,对医生的技术、经验和临场应变能力提出了极高要求。赵继先坦言,“手术的每一步都充满挑战,任何一个环节的细微偏差,都可能影响整体效果。”首先,其中一个缺损紧邻冠状静脉窦,两者距离仅有约7毫米。操作必须分毫不差,既要确保封堵器完美封堵缺损,又不能对邻近的冠状静脉窦和瓣膜功能造成丝毫损伤。
更棘手的是,两处缺损位置特殊。当第一枚封堵器植入后,其自膨胀效应可能导致邻近的第二个缺损形态改变,这就需要团队在手术过程中实时观察评估,迅速做出判断并调整第二枚封堵器的型号。此外,手术需通过双侧股静脉建立路径,分别精准输送两枚封堵器,并确保它们形态完美、位置精准,互不干扰且严密封堵。
面对如此高难度的技术挑战,十堰市人民医院心脏中心展示了强大的多学科协作力量。在经验丰富的赵继先主任指导下,由技术精湛的沈俊博士、范群雄副主任医师领衔的介入团队,联合超声科熊琳副主任医师及麻醉科等多学科精锐力量,迎难而上。

手术过程中,凭借精湛技术和默契配合,团队成功将两枚可降解封堵器精准植入预定位置。术后即时超声检查显示:两处缺损封堵严密,无任何残余分流,封堵器形态和位置理想,手术圆满成功。术后,患者恢复良好,顺利康复出院。

全国首例
从“永久植入”到“无痕修复”
“全降解封堵器的应用,是结构性心脏病介入治疗的革命性突破,真正意义实现了‘介入无植入’。”沈俊强调,“它从根本上解决了金属封堵器终身存留体内带来的所有潜在风险。对于青少年及成人常见的室间隔、房间隔缺损,这无疑是最理想、最微创的治疗方案。”
此次全国首例复杂双孔型房缺“双降解”封堵术的成功,是十堰市人民医院心脏中心在结构性心脏病介入治疗领域持续引领技术创新的有力证明,进一步夯实了人医在心脏病诊疗领域的区域领先地位。今年5月22日,团队成功完成本院首例可降解卵圆孔未闭封堵术。短短数月,在赵继先、沈俊、范群雄的引领下,团队已连续成功完成5例可降解卵圆孔未闭及房间隔缺损的封堵手术。
这一重大突破迅速引起国内医学界瞩目,相关成果已被各大学术媒体广泛关注和报道。
( 责任编辑:邵博汉 新闻报料:2729868 )













